あなたの胃にピロリ菌が潜んでいるかも?検査と治療のすすめ
ピロリ菌とは?胃がんとの関係を知ろう
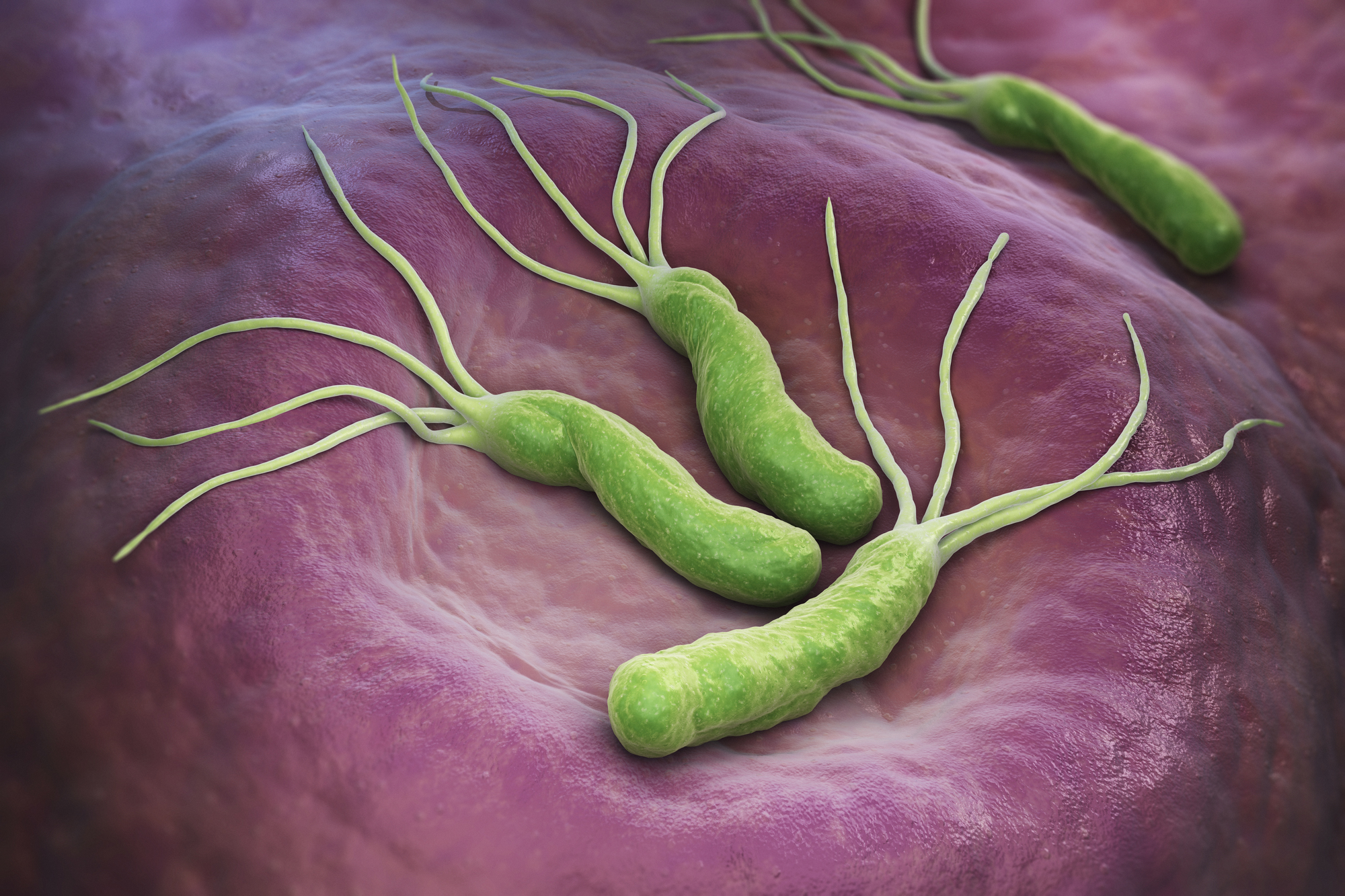
ピロリ菌はどんな細菌か
感染経路と日本での感染率
感染経路
ピロリ菌(Helicobacter pylori)は、主に 口から口(経口感染) や 水を介した感染(水系感染) により体内に入ります。
- 日本では特に、幼少期に家族内で感染するケースが多いとされています。
- 井戸水などの衛生環境が不十分な水も感染源となることがあります。
- 大人になってから新たに感染することはまれで、多くは5歳までの幼少期に感染が成立すると考えられています。
日本での感染率
- かつては日本の50歳以上の世代では50〜70%が感染しているとされていました。
- 衛生環境の改善や上下水道の整備により、若年層の感染率は大きく低下しています。
- 現在は20代:約10%未満、30代:約20%前後、40代:約30%前後50代以上:50%以上と世代間で差があり、高齢世代ほど感染率が高い傾向があります。
ポイント!
- ピロリ菌は一度感染すると自然には消えにくく、長期的に胃の中に定着します。
- 特に幼少期の感染予防が重要であり、陽性が判明した場合は早期の除菌治療が推奨されます。
子どもの頃に感染しやすい理由
ピロリ菌は、主に幼少期(おおむね5歳まで)に感染が成立しやすいことが知られています。これは以下のような理由によります。
1. 胃酸の防御機能が未熟
・ピロリ菌は強い酸性環境では生存しにくい細菌です。
・乳幼児は胃酸の分泌がまだ少なく、胃の酸度が低いため、ピロリ菌が定着しやすい環境になっています。
2. 免疫機能が発達途上
・幼い子どもは免疫力が未熟で、外から侵入する細菌に対して十分な防御反応を示せません。
・このため、一度ピロリ菌が胃に入ると排除されずに持続感染しやすいと考えられています。
3. 家庭内感染が起こりやすい
・ピロリ菌は経口感染(口から口へ)が主な経路です。
・大人が噛み砕いた食べ物を子どもに与える
・同じ箸やスプーンを使う
などで、親から子どもへ感染が広がることがありました。
4. 水を介した感染の影響
・上下水道が未整備だった時代には、井戸水などの飲料水からの感染も報告されています。
・現在は改善されていますが、高齢世代が若い頃に感染した背景のひとつです。
ポイント!
- 一度感染すると自然に消失することはほとんどなく、無症状のまま成人期まで持続感染します。
- そのため、早期の検査と除菌が胃がん予防に重要です。
ピロリ菌が胃に及ぼす影響
慢性胃炎・萎縮性胃炎との関係
ピロリ菌は胃の中に長期間すみつくことで、慢性的な炎症(慢性胃炎)を引き起こし、さらに進行すると萎縮性胃炎へと変化していきます。
1. ピロリ菌による慢性胃炎の発症
-
ピロリ菌は胃の粘膜に定着し、アンモニアなどの毒素や酵素を分泌して粘膜を傷つけます。
-
これにより、胃の防御機能が低下し、持続的な炎症(慢性胃炎)が生じます。
-
慢性胃炎は初期には自覚症状がほとんどなく、気づかないうちに進行することがあります。
2. 萎縮性胃炎への進行
- 炎症が長期間続くと、胃の粘膜が薄くなり(萎縮)、胃酸を分泌する腺の働きが弱まる状態が「萎縮性胃炎」です。
- 萎縮が進むと胃酸の分泌量が減り、胃本来の消化・殺菌作用が低下します。
- この萎縮した環境は、胃がんが発生しやすい土壌(前がん状態)とされています。
- 特に、萎縮性胃炎が進んだ胃では、胃がんの発症リスクが数倍から数十倍に上昇すると報告されています。
3. 早期発見と除菌の重要性
- 慢性胃炎や萎縮性胃炎の早期の段階でピロリ菌を除菌することで、胃がんの発症リスクを大幅に減らせることが分かっています。
- 無症状でもピロリ菌陽性であれば、胃カメラによる精密検査と除菌治療が推奨されます。
ポイント!
- ピロリ菌感染 → 慢性胃炎 → 萎縮性胃炎 → 腸上皮化生→胃がんリスク上昇
という流れが明確に示されており、早期の検査と除菌が予防のカギです。
なぜ胃がんリスクが高まるのかを解説
ピロリ菌感染は、胃がん発症の最大のリスク因子とされており、世界保健機関(WHO)もピロリ菌を発がん因子(グループⅠ)に分類しています。
その理由は、ピロリ菌が長期間にわたり胃の環境を変化させ、“がんが生まれやすい土壌”を作るためです。
1. 慢性炎症によるDNA損傷
- ピロリ菌が胃の粘膜に感染すると、慢性的な炎症(慢性胃炎)が持続します。
- 炎症の過程で産生される活性酸素やフリーラジカルが、胃粘膜のDNAを傷つけ、細胞のがん化を促進します。
2. 萎縮性胃炎・腸上皮化生の進行
- 長期の炎症により胃粘膜が萎縮すると、胃酸の分泌が減少し、胃の防御機能が低下します。
- さらに、胃の粘膜が腸の粘膜のように変化する「腸上皮化生」が起こり、この変化した組織ががん化しやすくなります。
3. ピロリ菌の毒素の影響
- ピロリ菌(Helicobacter pylori)は、CagA(Cytotoxin-associated gene A)やVacA(Vacuolating cytotoxin A)と呼ばれる毒素を産生します。
これらの毒素は胃上皮細胞に直接作用し、細胞内シグナル伝達を攪乱して炎症反応や細胞障害を引き起こすとされています。
特にCagAは細胞の増殖やアポトーシス(細胞死)の制御に関わる経路を異常活性化し、慢性的な炎症やDNA損傷を通じて発がん過程に寄与することが報告されています。
4. 正常な胃環境の崩壊
- ピロリ菌感染によって胃酸や粘液の分泌が乱れると、胃粘膜が酸や消化酵素にさらされやすくなり、損傷を繰り返す状態になります。
- 損傷と修復を繰り返す過程で遺伝子変異が蓄積し、がん細胞が発生しやすくなります。
5. 除菌によるリスク低下
- 多くの研究で、ピロリ菌を除菌することで胃がん発症リスクが約30〜50%減少することが示されています。特に、萎縮性胃炎が進行する前に除菌を行うことで、より大きな予防効果が期待できます。
ポイント!
- ピロリ菌感染 → 慢性胃炎 → 萎縮性胃炎・腸上皮化生 → 胃がん
という段階的な流れが明らかになっています。 - 胃がん予防のためには、ピロリ菌を早期に発見し除菌することが最も重要です。
ピロリ菌陽性とは?検査でわかること

ピロリ菌検査の種類と特徴
内視鏡(胃カメラ)による診断
内視鏡(胃カメラ)による診断
ピロリ菌感染の有無を確認するうえで、内視鏡(胃カメラ)検査は最も信頼性が高い検査方法のひとつです。
胃の内部を直接観察できるため、粘膜の状態の評価と同時に病理検査が行えるのが特徴です。
1. 内視鏡でわかること
- 胃カメラを用いると、慢性胃炎や萎縮性胃炎、びらん、潰瘍などの粘膜の変化を直接確認できます。
- ピロリ菌感染による特徴的な所見としては以下があります
- 粘膜のまだらな発赤(モザイク様発赤、びまん発赤)、粘膜表面の腫れ(粘膜腫脹)、萎縮による粘膜の色調変化(黄白色化)
こうした所見をもとに、ピロリ菌感染の可能性を推測することが可能です。
2. 病理検査(生検)による確定診断
- 必要に応じて、胃カメラで粘膜の一部を採取し、顕微鏡でピロリ菌を直接確認(組織検査)します。
- 組織内のピロリ菌を染色して観察することで、確定的な診断が得られます。また、炎症の程度や萎縮の有無も病理学的に評価でき、治療方針や胃がんリスクの判定に役立ちます。
3. 内視鏡検査の利点
- 粘膜の状態を直接見ながら検査できるため、胃がんやポリープなどの早期発見が可能です。
- 陽性と判断された場合、同時に胃潰瘍・十二指腸潰瘍の有無なども評価できます。
- 当院では鎮静剤を使用した“眠って受けられる無痛内視鏡に対応しており、検査の負担を最小限に抑えています。
4. 他の検査との違い
- 尿素呼気試験・血液検査・便中抗原検査は体への負担が少ない一方で、胃粘膜の状態を直接見ることはできません。
- 胃カメラはピロリ菌の有無だけでなく、胃のダメージの程度を同時に把握できる点が最大のメリットです。
ポイント!
- ピロリ菌感染が疑われる場合は、一度は胃カメラによる精密検査を受けることが推奨されます。
- 特に40歳以上や胃炎の既往がある方は、胃がんの早期発見のためにも内視鏡検査が重要です。
尿素呼気試験・血液・便検査との違い
尿素呼気試験・血液・便検査との違い
ピロリ菌の感染を調べる方法には、内視鏡を使わない非侵襲的検査もあり、主に「尿素呼気試験」「血液検査(抗体検査)」「便中抗原検査」があります。それぞれの特徴を知ることで、検査の選択や受診の参考になります。
1. 尿素呼気試験
- 特徴:専用の薬(尿素)を飲んだあと、呼気(吐く息)に含まれる二酸化炭素を測定してピロリ菌の有無を調べます。
- 原理:ピロリ菌が持つウレアーゼという酵素が尿素を分解し、二酸化炭素を発生させる性質を利用しています。
- 利点:精度が高く、現在感染しているかどうかを反映、検査時間は20〜30分程度と短い、内視鏡を使わないため、体への負担が少ない
- 注意点:除菌後の判定や経過観察に特に有用、胃潰瘍など粘膜の状態はわからない
2. 血液検査(抗体検査)
- 特徴:血液中のピロリ菌に対する抗体の有無を調べます。
- 利点:採血だけで済むので手軽、感染歴を把握しやすい
- 注意点:過去に感染していた人でも抗体が残ることがあり、除菌済みでも陽性になる場合がある。現在の感染判断には不向き
3. 便中抗原検査
- 特徴:便の中に含まれるピロリ菌の抗原(菌そのものの成分)を調べます。
- 利点:現在の感染状況を反映、子どもにも行いやすい
- 注意点:便を提出する必要があり、一部の方には心理的な抵抗がある
4. 内視鏡検査との違い
- 非侵襲的検査は体の負担が少なく、簡便に感染の有無を確認できる点がメリットです。
- 一方で、胃粘膜の炎症や潰瘍、胃がんの早期発見はできないため、特に40歳以上や胃の病変が疑われる方には内視鏡検査が推奨されます。
ポイント!
- 感染の有無だけを知りたい場合は「尿素呼気試験」や「便中抗原検査」が有用です。
- 胃のダメージやがんリスクを総合的に評価したい場合は胃カメラ検査が不可欠です。
- 除菌後の効果判定は、尿素呼気試験または便中抗原検査が標準的に用いられます。
陽性が示す意味と放置によるリスク
無症状でも除菌が必要な理由
1. 胃がんリスクを下げるため
- ピロリ菌は、胃がんの発症に深く関わる最大の危険因子です。
- 無症状のままでも、感染が続くことで 慢性胃炎 → 萎縮性胃炎 → 腸上皮化生 → 胃がん という経過をたどる可能性があります。
- 除菌により、胃がんの発症リスクを30〜50%以上減らせることが複数の研究で示されています。
2. 潰瘍や胃炎の再発を予防するため
- ピロリ菌は胃潰瘍や十二指腸潰瘍の主要な原因菌であり、感染が残っていると治療後も潰瘍を繰り返すリスクが高いです。
- 無症状でも除菌することで、再発を大幅に減らす効果があります。
3. 若いうちの除菌がより効果的
- ピロリ菌による炎症は、感染期間が長いほど胃粘膜のダメージが蓄積し、除菌後も元に戻りにくくなります。
- 萎縮性胃炎や腸上皮化生が進む前に除菌することで、胃の粘膜をより健康な状態に保つことが可能です。
4. 家族への感染予防
- ピロリ菌は家族内感染(特に幼少期)が主な経路と考えられています。
- 感染が確認された方が除菌を行うことで、家庭内での新たな感染リスクを減らせるというメリットもあります。
ポイント!
- 症状がないからといって安心はできず、将来の病気のリスクを減らすために早期除菌が重要です。
- 無症状の方でも、ピロリ菌陽性と診断されたら医師と相談のうえ除菌治療を受けることが推奨されます。
胃炎や胃潰瘍を早期に発見する重要性
胃炎や胃潰瘍を早期に発見する重要性
ピロリ菌感染は、自覚症状がないまま胃炎や胃潰瘍を引き起こすことが多く、放置すると重症化や胃がんへの進行リスクが高まるため、早期発見がとても重要です。
1. 無症状でも進行する可能性がある
- 初期の胃炎や小さな潰瘍は、痛みや胃もたれなどの症状がほとんどない場合が多く、気づかないまま進行することがあります。
- 気づいたときにはすでに萎縮性胃炎や出血を伴う潰瘍に進行しているケースも少なくありません。
2. 合併症を防ぐため
- 胃潰瘍や十二指腸潰瘍は、出血・穿孔(胃壁に穴があく)といった重い合併症を起こす危険があります。
- 早期に発見し治療を始めれば、出血による貧血や緊急手術のリスクを防ぐことが可能です。
3. 胃がんリスクの軽減
- ピロリ菌による慢性胃炎や潰瘍の持続は、胃がん発症の大きな危険因子です。
- 早期に炎症や潰瘍を発見し、除菌や適切な治療を行うことで、将来の胃がんリスクを大幅に低下させられます。
4. 内視鏡検査による早期発見の利点
- 胃カメラ(内視鏡)は、胃の粘膜を直接観察できるため、小さな潰瘍や初期の炎症、さらには早期胃がんの発見が可能です。
- 特に40歳以上やピロリ菌陽性と診断された方は、定期的な内視鏡検査が推奨されます。
ポイント!
- 胃炎・潰瘍は「痛みが出たら受診」では遅いことがあるため、無症状でもリスクがあれば検査を受けることが大切です。
- 早期発見・早期治療によって、将来の合併症や胃がんを予防できます。
ピロリ菌除菌の重要性と方法
除菌治療の流れ
標準的な薬の組み合わせ(一次除菌・二次除菌)
標準的な薬の組み合わせ(一次除菌・二次除菌)
日本ではピロリ菌の除菌治療は、保険適用の標準治療が確立されており、通常は7日間の服薬で行います。一次除菌で成功しなかった場合は、二次除菌を行います。
1. 一次除菌(初回治療)
- 使用薬の組み合わせ:
- ボノプラザン(またはPPI:プロトンポンプ阻害薬)
- アモキシシリン(AMPC)
- クラリスロマイシン(CAM)
- 治療期間:7日間
- 特徴:胃酸を強力に抑えることで抗菌薬が効果を発揮しやすくなります。ただし、クラリスロマイシン耐性菌が増えており、除菌率はやや低下傾向です。
2. 二次除菌(一次除菌が無効だった場合)
- 使用薬の組み合わせ:
- ボノプラザン(またはPPI)
- アモキシシリン(AMPC)
- メトロニダゾール(MNZ)
- 治療期間:7日間
- 特徴:クラリスロマイシン耐性例でも高い成功率を示します。日本ではこの二次除菌までが健康保険でカバーされます。
3. 三次除菌(保険適用外)
- 二次除菌でも失敗した場合は、感受性検査(培養・遺伝子検査など)を行い、薬剤を選択して治療します。
- 日本では保険適用外のため、専門医での対応が必要です。
4. 除菌成功率とフォロー
- 一次除菌の成功率:約70〜80%
- 二次除菌の成功率:約90%前後
- 除菌後は、尿素呼気試験や便中抗原検査で成功確認を行います。
ポイント
- ピロリ菌除菌は 「胃酸をしっかり抑える薬+2種類の抗菌薬」 が基本。
- 除菌に成功すれば、胃炎・潰瘍の再発予防だけでなく、胃がんリスクを下げる効果も期待できます。
除菌の成功率と副作用
ピロリ菌除菌療法は、通常2種類の抗菌薬と1種類の胃酸分泌抑制薬(PPIまたはP-CAB)を1週間程度内服する方法が一般的です。
一次除菌の成功率はおよそ80〜90%で、除菌がうまくいかなかった場合は薬の組み合わせを変えて二次除菌を行い、最終的な成功率は95%以上に達します。
副作用としては、下痢・軟便・腹痛・吐き気・味覚の変化などが見られることがありますが、多くは軽度かつ一過性です。まれに発疹や強い腹痛などのアレルギー症状が出ることもあるため、異常を感じた際には速やかに医師へ相談することが大切です。
除菌後のフォローアップ
再感染・再発を防ぐためのポイント
ピロリ菌は一度除菌に成功すれば再感染のリスクは比較的低いですが、衛生環境や生活習慣によって再感染する可能性がゼロではありません。また、除菌後も胃の炎症や萎縮が残っている場合は胃がんリスクが続くため、注意が必要です。
再感染・再発を防ぐためには次のポイントが重要です。
- 家族内感染の予防:ピロリ菌は主に口を介して感染するため、除菌未実施の家族がいる場合は一緒に検査・治療を検討します。
- 衛生習慣の徹底:食事前の手洗いや食器の共用を避けるなど、日常生活での衛生管理を心がけましょう。
- 定期的な胃カメラ検査:除菌後も年1回程度の胃内視鏡検査を受け、胃炎の残存や胃がんの早期発見に努めます。
- 禁煙・節酒・バランスの良い食事:喫煙や過度な飲酒は胃粘膜のダメージを増やし、再発リスクを高めるため控えましょう。
これらを守ることで、除菌後の健康維持と再発予防につながります。
除菌後も定期的な胃カメラが必要な理由
ピロリ菌を除菌すると胃がんの発生リスクは大きく下がりますが、ゼロにはなりません。特に、除菌前にすでに慢性胃炎や萎縮性胃炎、腸上皮化生などの変化があった場合は、除菌後も胃がんが発生する可能性が残ります。
そのため、除菌後も次の理由から定期的な胃カメラ検査が推奨されます。
- 胃がんの早期発見のため:除菌後の胃がんは早期発見が難しいことがあり、内視鏡による直接観察が重要です。
- 胃炎や萎縮の進行確認:除菌後も炎症が完全には治らない場合があり、進行の有無をチェックします。
- 新たな病変の発見:ポリープや潰瘍などの変化が見つかることもあります。
- 安心して健康管理を続けるため:リスクの高い方は特に、年1回の定期検査で安心感が得られます。
除菌後も医師の指示に従って1〜2年ごとの定期胃カメラを受けることで、胃の健康を守り、胃がんの早期発見につなげることができます。
除菌を検討すべき症状と受診の目安

こんな症状がある方は要注意
みぞおちの痛み・胃もたれ・吐き気
ピロリ菌感染による胃の炎症が続くと、みぞおちの痛みや胃もたれ、吐き気などの症状が現れることがあります。これらは、胃の粘膜が炎症で弱り、胃酸の刺激を受けやすくなるために起こります。
よくみられる症状の特徴は以下のとおりです。
- みぞおちの痛み(心窩部痛):空腹時や食後にしくしくした痛みを感じることがあります。
- 胃もたれ:少量の食事でも胃が重く感じる、食後に膨満感が続くといった症状が現れます。
- 吐き気:胃酸の逆流や胃の動きの低下により、むかつきや嘔吐感が出ることがあります。
これらの症状は一時的に改善しても、慢性的な胃炎や潰瘍のサインであることがあるため、放置せずに医療機関を受診しましょう。
特に症状が長引く場合や繰り返す場合は、胃カメラ検査で原因を特定し、適切な治療や除菌が必要です。
胃潰瘍や十二指腸潰瘍の既往がある方
過去に胃潰瘍や十二指腸潰瘍を発症したことがある方は、ピロリ菌感染が関与している可能性が非常に高いとされています。
ピロリ菌は胃の粘膜を傷つけ、酸や消化酵素に対する防御力を弱めることで潰瘍を起こしやすくします。
除菌を行うことで、以下のようなメリットがあります。
- 再発予防:除菌により潰瘍の再発率は大きく下がります。
- 出血・穿孔など重症化リスクの低下:潰瘍の合併症を防ぐことができます。
- 胃がんリスクの軽減:長年の炎症や潰瘍跡が胃がんの温床になるため、除菌が予防に有効です。
潰瘍の既往がある方は、除菌治療が強く推奨される対象です。
また、除菌後も再発や瘢痕部位のチェックのために、定期的な胃カメラ検査が必要です。
家族に胃がん歴がある方
親や兄弟姉妹など近い血縁に胃がんの既往がある方は、一般の方よりも胃がんの発症リスクが高いことが分かっています。
その主な理由としては、家族内でのピロリ菌感染の共有や、胃がんになりやすい遺伝的体質が関与していると考えられています。
こうした方には、次の点が特に重要です。
- 早めのピロリ菌検査・除菌:感染が判明した場合は速やかに除菌することで、将来の胃がんリスクを減らせます。
- 若いうちからの胃カメラ検査:リスクの高い方は、40歳未満でも医師の判断で検査を検討します。
- 定期的な経過観察:除菌後であっても、年1回程度の胃カメラによるチェックが安心です。
- 生活習慣の改善:禁煙・節酒・減塩などは、胃がんの発症予防に有効です。
家族に胃がん歴がある場合は、早期の検査と除菌、そして定期的なフォローアップが胃がんの予防に欠かせません。
早めの消化器内科受診が勧められるケース
検診でピロリ菌陽性と指摘された
健康診断や人間ドックで「ピロリ菌陽性」と指摘された場合、症状がなくても放置せずに医療機関を受診することが大切です。
ピロリ菌は胃炎や胃潰瘍だけでなく、胃がんの主要な原因のひとつであるため、早期の対応が推奨されます。
受診後は以下の流れで進みます。
- 内視鏡検査による胃の状態確認:慢性胃炎や萎縮性胃炎、ポリープ、潰瘍の有無を調べます。
- 除菌治療の検討:感染が確認された場合、医師の判断で抗菌薬と胃酸分泌抑制薬による除菌を行います。
- 除菌後のフォローアップ:治療終了から約2〜3か月後に再検査を行い、除菌が成功したかを確認します。
- 定期的な胃カメラ:除菌が成功しても胃がんリスクがゼロにはならないため、年1回程度の定期検査が安心です。
検診で陽性となった時点で早めに行動することで、将来の胃がん予防と安心した生活につながります。
胃炎を指摘された
健診で胃炎を指摘された場合、症状がなくても早めの受診が重要です。
胃炎はピロリ菌感染が関係しているケースが多く、放置すると潰瘍や胃がんのリスクが高まります。
次のような対応が推奨されます。
- 胃カメラによる胃の評価:胃炎の原因を特定し、ピロリ菌感染があるかを調べます。
- ピロリ菌陽性なら除菌治療:感染が確認されれば、将来の胃がんリスク低減のため除菌を行います。
健診結果で異常を指摘された段階で放置せず、早期に内視鏡検査を受けることで、重大な病気の早期発見・早期治療につながります。
当院で受けられるピロリ菌検査と診療のご案内
天王寺やすえ消化器内科・内視鏡クリニックの特徴
内視鏡専門医による精密な胃カメラ検査
胃カメラ(上部消化管内視鏡検査)は、胃や食道、十二指腸の粘膜を直接観察できるため、胃炎・潰瘍・ポリープ・早期胃がんの発見に欠かせない検査です。
特に、内視鏡専門医による検査は病変の見逃しが少なく、精度が高いことが特徴です。
当院では以下の点にこだわっています。
- 専門医による全例対応:豊富な経験を持つ内視鏡専門医がすべての検査を担当し、微細な変化も見逃しません。
- 最新機器の導入:AI搭載内視鏡や拡大観察機能により、平坦型や微小ながんの早期発見率を高めています。
- 丁寧かつ安全な手技:鎮静を併用することで、苦痛を最小限に抑え、リラックスして検査を受けていただけます。
- 検査後の迅速な結果説明:画像を用いてわかりやすく説明し、治療や生活改善の方針を明確にします。
精度の高い胃カメラ検査を受けることで、ピロリ菌による炎症や早期がんを見逃さず、安心して健康管理ができます。
眠って受けられる無痛内視鏡
胃カメラや大腸カメラは「つらい」「苦しい」というイメージを持たれがちですが、鎮静剤を用いることでほぼ眠っているような状態で検査を受けられます。
当院では、患者さまの負担を最小限にするために以下の取り組みを行っています。
- 鎮静剤の使用でリラックス:点滴で鎮静剤を投与し、ウトウト眠っている間に検査が終了します。
- 苦痛や吐き気を軽減:咽頭反射が抑えられ、従来のような「オエッ」とする感覚がほとんどありません。
- 安全性を重視したモニタリング:検査中は酸素飽和度・脈拍・血圧などをしっかり監視し、安全に配慮しています。
- 検査後はゆっくり回復室で休憩:目が覚めるまでスタッフが見守り、安心してお帰りいただけます。
「眠って受けられる無痛内視鏡」により、初めての方や検査に不安がある方でも安心して内視鏡を受けられる環境を整えています。
ピロリ菌陽性は早期除菌で胃がん予防を
胃がんゼロを目指すために
除菌で胃がんリスクを大幅に減らせる
ピロリ菌は胃がん発生の最大の危険因子です。感染したまま放置すると慢性胃炎や萎縮が進み、胃がんが生じやすい環境になります。除菌治療を行うことで炎症の改善や萎縮の進行を抑え、胃がん発生リスクを50〜70%以上減らせることが国内外の研究で示されています。ただし除菌後も完全にリスクがゼロになるわけではないため、定期的な胃カメラ検査が重要です。
定期検査で健康を守る重要性
胃がんは初期にはほとんど症状がなく、気づいたときには進行していることがあります。特にピロリ菌に感染したことがある方や、除菌後でも萎縮性胃炎が残っている方はリスクが続くため、定期的な胃カメラ検査が重要です。定期検査によって小さな病変を早期に見つけられれば、体への負担が少ない治療で完治を目指せます。健康を守るためには、年に一度のチェックを欠かさず受けましょう。



